Frankreich hilft im Elsass Patienten über 75 nur noch beim Sterben, weil es zu wenig Intensivbetten und Beatmungsgeräte gibt. Der größte Engpass der Intensivpflege in deutschen Krankenhäusern ist mit den bisherigen Mitteln nicht auflösbar: Pflegekräfte.
Intensivpflegedienste sorgen sich in der Corona-Krise wie fast niemand sonst. Mit der Betreuung von Beatmungspatienten tragen sie die Verantwortung für die gefährdetste Risikogruppe. Die Sorgen gelten neben den Patienten auch den Pflegekräften:
Wie sollen Ansteckungen vermieden werden, sobald die Vorräte bei Atemschutzmasken, Desinfektionsmaterial, Handschuhen, Schutzbrillen etc. aufgebraucht sind? Wovon sollen Pflegedienste und Krankenhäuser solch unverzichtbares Material kaufen, wenn die Preise insbesondere bei FFP-Atemschutzmasken nur noch in geringen Mengen und zum 20-fachen Preis zu erhalten sind, und die Leistungen der Krankenkassen diese Kosten nicht decken?
Da sich die Ereignisse überschlagen, wurde dieser Artikel seit dem 11.03. zunächst fast täglich überarbeitet. Aber selbst das genügt nicht. Daher werden wir in diesem Blog in weiteren Artikeln andere Aspekte separat beleuchten und versuchen, aus der Masse der Medienberichte das herauszufiltern, was vor allem für die Pflege besonders wichtig und bemerkenswert ist.
Wer darf (bei Überlastungen der Intensivmedizin) überleben?
Bis vor einer Woche war es nur im Krieg und bei gewaltigen Naturkatastrophen vorstellbar: Italien, Spanien und Frankreich wenden die Triage an. Auch New York bereitet sich darauf vor. Wegen des Mangels an Beatmungsgeräten können nicht alle schwerst Erkrankten künstlich beatmet werden, so dass Regierungen und/oder Ärzte entscheiden müssen, wessen Leben wertvoller ist als das anderer Menschen. So schrieb der Tagesspiegel am 27.03.:
„Seit dem 21. März würden Patienten, die älter sind als 80 Jahre, nicht mehr beatmet. Stattdessen erfolge „Sterbebegleitung mit Opiaten und Schlafmitteln“. Patienten über 80, über 75, an manchen Tagen auch über 70 könnten nicht mehr intubiert werden, weil schlicht die Beatmungsgeräte fehlten.“
Sterbehilfe statt Behandlung? Wie kann das sein? Die Regierungen praktisch aller Länder haben über große Pandemien nachgedacht. Nur haben sie sich trotzdem nicht vorbereitet:
Bundesregierung simulierte Corona-Szenario 2013
In Bundesdrucksache 17 / 12051 vom 03.01.2013 ließ die Bundesregierung ein Szenario durchspielen, das ab Seite 55 fast exakt die heutigen Corona Krise vorwegnimmt. Zitate aus Seite 73:
Die personellen und materiellen Kapazitäten reichen nicht aus, um die gewohnte Versorgung aufrecht zu erhalten. Der aktuellen Kapazität von 500.000 Krankenhausbetten (reine Bettenanzahl, von denen ein Teil bereits von anders Erkrankten belegt ist, die Bettenzahl ließe sich durch provisorische Maßnahmen leicht erhöhen) stehen im betrachteten Zeitraum (1. Welle) mehr als 4 Millionen Erkrankte gegenüber, die unter normalen Umständen im Krankenhaus behandelt werden müssten. Der überwiegende Teil der Erkrankten kann somit nicht adäquat versorgt werden, so dass die Versorgung der meisten Betroffenen zu Hause erfolgen muss. Notlazarette werden eingerichtet.
Auch im Gesundheitsbereich kommt es zu überdurchschnittlich hohen Personalausfällen (z.B. aufgrund erhöhter Ansteckungsgefahr, psycho-sozialer Belastungen) bei gleichzeitig deutlich erhöhtem Personalbedarf.
Arzneimittel, Medizinprodukte, persönliche Schutzausrüstungen und Desinfektionsmittel werden verstärkt nachgefragt. Da Krankenhäuser, Arztpraxen und Behörden in der Regel auf schnelle Nachlieferung angewiesen sind, die Industrie die Nachfrage jedoch nicht mehr vollständig bedienen kann, entstehen Engpässe.
Die Bundesregierung mit den Gesundheitsministern Daniel Bahr, Hermann Gröhe und Jens Spahn hat seitdem nichts unternommen, um sich auf das Szenario vorzubereiten, das wir heute erleben. Es wurden keine Notreserven bei Beatmungsgeräten, Atemschutzmasken, Kitteln, Schutzbrillen, Handschuhen etc. gebildet. Gegen den Personalmangel wurde nichts unternommen.
„Krankenhäuser erhalten 30.000 € pro zusätzlichem Intensivbett.“ – „Sie kosten 85.000.“ – „Ok, dann gibt es 50.000 €.“
Auch nicht wirklich gelungen ist die Anweisung des Bundesgesundheitsministers, mehr Intensivbetten zu schaffen. Spahn sagte zur Kompensation der Kosten zuächst 30.000 € pro Intensivbett zu. Die tatsächlichen Kosten liegen jedoch laut Deutscher Krankenhausgesellschaft bei rund 85.000 €. Daraufhin sagte Jens Spahn 50.000 € pro Bett zu. Was soll man dazu sagen?
Die Krankenhausleitungen sind jedenfalls bestürzt, zumal Spahn die Krankenhäuser auch anwies, planbare Operationen zu verschieben, um Bettenkapazitäten für Covid-19 zu schaffen. Nicht durchdacht hat das Ministerium, dass den Krankenhäusern die Einnahmen dieser Operationen wegfallen, was zur Folge hat, dass erste Kliniken (zum Beispiel in Hamburg, Witten und Bald Waldsee) über Kurzarbeit für Ärzte und Pflegekräfte nachdenken.
Zudem steht immer noch die Schließung von Krankenhäusern im Raum. „Eine bessere Versorgung ist nur mit halb so vielen Kliniken möglich“ meint dazu die Bertelsmann Stiftung. Das kommt darauf an, was man unter „besser“ versteht. Es ist zwar richtig: Je weniger Krankenhäuser es gibt, desto mehr Geld und desto bessere Spezialisten konzentrieren sich auf weniger Krankenhäuser. Nur opfert man hier die Quantität der Qualität.
Anders ausgedrückt: Je mehr Kliniken man schließt, desto schlechter wird die Erreichbarkeit und Versorgungssicherheit gerade für die Bevölkerung auf dem Land. Das beste Krankenhaus ist sinnlos, wenn man es nicht rechtzeitig erreicht, bzw. wenn vor einer Krise wie dieser Betten/Zimmer, Notfallmedizintechnik und Pflegepersonal weggespart wurden.
Auch die (laut Robert Koch Institut) jährlich bis zu 20.000 Toten durch im Krankenhaus erworbene Infektionen nehmen sowohl die Bundesgesundheitsminister als auch die Medien eher schicksalhaft hin.
Quarantänerichtlinien einhalten und Kliniken schließen?
Das Uniklinikum Aachen war eine der ersten Kliniken, die sich nicht an die Richtlinien des Robert-Koch-Instituts halten: Sie hätte 45 Pflegekräfte wegen des Kontakts mit einer Corona-infizierten Pflegekraft in Quarantäne stellen müssen. Das Klinikum Aachen weigerte sich, weil sie sonst den Betrieb hätte einstellen müssen. So geht es vielen Krankenhäusern. Mittlerweils sind 10% der Infizierten Ärzte und Pflegekräfte. Ohne infiziertes medizinisches Personal wäre der Krakenhausbetrieb weitgehend zusammengebrochen, bevor die befürchtete Welle der Erkrankten überhaupt kommt.
Das Bundesgesundheitsministerium (BMG) setzte mit der Ausbreitung des Corona-Virus die Vorgaben für Pflegepersonaluntergrenzen bei Pflegekräften im Krankenhaus aus, die derzeit bei maximal 2,5 Patienten pro Pflegekraft Tagesschicht) bzw. 3,5 Patienten pro Pflegekraft (Nachtschicht) liegt. Das löst das Problem nicht wirklich:
Bereits vor Corona: Krankenhäuser suchen 17.000 Pflegekräfte
„Klatschen für Ärzte und Pflegekräfte“ ist eine schöne Geste. Aber eben auch nur eine Geste, die der Postillon mit einem satirischen Beitrag kommentierte. Laut Deutschem Krankenhausinstitut sind bundesweit derzeit rund 17.000 Stellen für Pflegekräfte unbesetzt. Der SWR berichtete:
Die Zahl der vakanten Pflegestellen hat sich seit 2016 enorm erhöht – in der Intensivmedizin um 50 Prozent, auf Allgemeinstationen sogar um mehr als 200 Prozent. Dieser Fachkräftemangel habe dazu geführt, dass bestimmte Dienstleistungen nicht mehr angeboten werden könnten – zum Beispiel müssten in jedem dritten Krankenhaus Intensivbetten gesperrt und Fachbereiche von der Notfallversorgung abgemeldet werden.
Verdi spricht sogar von 108.000 fehlenden Vollzeitstellen für Pflegekräfte. Daran wird sich auch nichts ändern, so lange der gemeinsame Bundesausschuss die Vergütungen medizinischer/pflegerischer Leistungen nicht erhöht, um höhere Gehälter für Pflegekräfte zu ermöglichen.
Deutschlands bekanntester Karriereberater Martin Wehrle über Pflege-Gehälter, Sparkurs und Fallpauschalen:
Wer Leistungen erhöht, muss sie gegenfinanzieren. Dazu gibt es 3 Möglichkeiten:
- Die Patienten zahlen die (höheren) Kosten selbst. Das hieße, dass Gesundheit und Lebenserwartung vor allem vom Einkommen abhängen. Damit scheidet diese Möglichkeit aus.
- Die Beitragszahler müssen erheblich höhere Beiträge zahlen. Dazu sind sie teils nicht in der Lage und zum größten Teil nicht bereit, so dass Politiker, die dies beschließen, abgewählt würden. Das wird also auch nicht geschehen.
- Der Staatshaushalt muss Mittel zuschießen. Der Staatshaushalt ist jedoch heute schon defizitär (die „schwarze Null“ ist das Ergebnis unterlassener Pflichtausgaben).
Aus dieser Zwickmühle gibt es im heutigen System keinen Ausweg. Die Alternative wäre ein anderes Gesundheitssystem, das u.a. auf neue Weise finanziert wird. Da jedoch alles beim Alten bleibt, bleibt auch das Gesundheitssystem am Limit.
Größter Engpass: Qualifiziertes Intensivpflege-Personal
Man kann bei einem plötzlich höheren Bedarf an Intensivpflegepersonal zwar hektisch ein paar Betten und Zimmer umwidmen und auch Beatmungsgeräte ordern. Wobei die 10.000 Beatmungsgeräte, die nun bei der Firma Dräger bestellt wurden, ohnehin erst geliefert werden können, wenn die aktuelle Virenwelle bereits abgeebbt ist. Beim größten Engpass ist bisher jedoch keine Besserung in Sicht:
Marc Hanefeld hat es treffend beschrieben:
„Die wahren Fortschritte (bei Beatmungspatienten) wird man aber nur erzielen, indem diese Maschinen -und alles drumherum!- von Menschen eingesetzt werden, die sich extrem gut mit dem Thema auskennen. Bereits das Drehen eines beatmeten Intensivpatienten zum Zweck der Körperpflege oder des Wäschewechsels erfordert eine unheimlich hohe Expertise und große Kenntnisse. Nicht davon zu sprechen, dass man als Intensivpflegekraft alle Medikamente extrem gut kennen muss, um einzuschätzen, was z.B. beim Pausieren für den Spritzenwechsel passieren kann.
Als Intensiv-Arzt bin ich ohne eine sehr gut ausgebildete Intensiv-Pflegekraft total aufgeschmissen. Wer meint, dass die aktuelle Krise nur mit der Anschaffung von Beatmungsgeräten erledigt sei, der irrt gewaltig: Ohne Personal mit Expertise haben die Geräte nicht einmal den Wert des Papiers, auf dem ihre Rechnungen abgedruckt sind. Und diese Expertise benötigt Jahre, wenn man sie aufbauen möchte.“
Nun beobachten alle gespannt, ob weitere Stellen in der Intensivpflege geschaffen werden, wie lange es dauert, sie mit qualifizierten Kräften zu besetzen, und ob der Beruf in Hinsicht auf Arbeitszeiten und Gehälter (die nur aus höheren Leistungen der Krankenversicherungen finanziert werden können) attraktiver wird.
Kurve abflachen bei maximal 1 freiem Intensivbett je 3.700 Einwohner
Intensivbetten haben in den Wintermonaten eine Auslastung von 80-90%. Ob das so bleibt, ist unklar, da es zwar durch die Corona-Maßnahmen weniger Verkehrsunfälle und weniger Komplikationsfälle nach planbaren Operationen gibt (da diese verschoben werden müssen), dafür aber mehr Suizidversuche unter Menschen mit Depressionen und verzweifelten Kleinunternehmern geben könnte (in meinem persönlichen Umfeld gab es letzte Woche 2 Suizide bei Menschen mit Depressionen). Die Zahl der Herzinfarkte wird in diesen aufgeregten Zeiten eher nicht sinken, Es gibt auch keinen Grund, dass die Zahl der Intensivstation-Patienten mit Krebs, Herz-Kreislaufschwäche oder nach zum Beispiel unaufschiebbaren Bypass-Operationen sinkt.
Während der Grippewelle im vorletzten Jahr mussten zahlreiche Intensivstationen entweder Patienten abweisen oder mit „Intermediate Care“ Kompromisse bei der Behandlungsqualität eingehen.
Runden wir trotzdem nach unten auf 80% Belegungsquote ab, heißt das: Bis zu 5.600 freie Betten sind für 83 Millionen Einwohner verfügbar. Auf 3.700 Einwohner in Deutschland kommt maximal 1 freies Bett auf einer Intensivstation. Für eine schwere Pandemie reicht das bei Weitem nicht. Deshalb bemüht sich die Politik um das Abflachen der Infektions-Kurve durch Ausgangsbeschränkungen.
Prof. Uwe Janssens, Präsident der Deutschen Interdisziplinären Vereinigung für Intensiv- und Notfallmedizin, erklärte am 11.03., dass Deutschland genug Intensivbetten habe. Was genau bedeutet „genug“? Genug für welchen Fall? Für eine Corona-Epidemie, die nicht stärker ist als eine der regelmäßigen Grippe-Epidemien (siehe unten), werden die Kapazitäten ausreichen. Bei einem Szenario, wie es Pessimisten befürchten, würde es nicht reichen. Das bringt uns zu der Frage:
Wie ernst ist die Lage?
In Deutschland gibt es zwar wenige verfügbare Intensivbetten und Beatmunggeräte. Im Vergleich zu Italien oder Spanien sind es (im Verhältnis zur Bevölkerungszahl) allerdings viel mehr. Bisher scheinen die vorhandenen Kapazitäten zu genügen. Wird es dabei bleiben?
Bisher ist im „Mortalitäts-Monitoring Europa“ keine zusätzliche Sterblichkeit durch Corona-Infektionen erkennbar, die über die Grippesaison hinausgeht. Die nachfolgende Grafik zeigt mit der grünen Linie die Todeszahlen pro Woche in 24 europäischen Ländern.
In den EU Ländern sterben täglich durchschnittlich rund 16.000 Menschen. In Deutschland sterben täglich durchschnittlich rund 2.820 Menschen.
Man erkennt an der regelmäßigen Wellenform, dass in den Wintermonaten die Sterblichkeit in den Wintermonaten deutlich höher liegt als in den Sommermonaten. Die Ausschläge der grünen Linie nach oben in den Wintermonaten sind die Toten der Grippewellen. Wie man sieht, starben vor allem die über-65-Jährigen an der Grippe (Winter 2018: Laut Robert Koch Institut 25.100 Tote).
Ganz unten rechts (im roten Kreis) sieht man die Gesamt-Todeszahlen währen der Corona-Welle, während gleichzeitig auch eine Influenzawelle Todesopfer fordert. Influenza plus Covid-19 liegen, wie man sieht, weit unter den Todeszahlen der letzten Grippewellen.
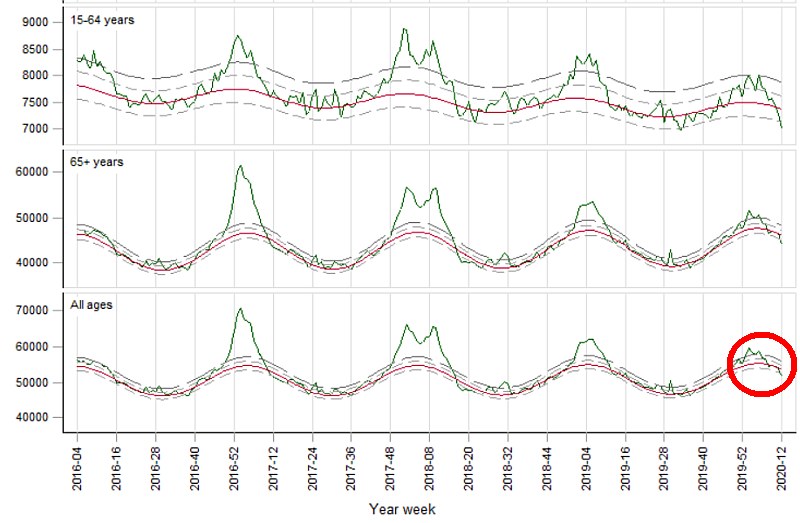
Wie entwickelt sich diese grüne Linie? Prognosen sind schwierig. Vor allem, wenn sie die Zukunft betreffen. Hinterher werden wir mehr wissen. Über die Frage, wie ernst die Corona-Gefahr für die Gesamtbevölkerung ist und wie aussagefähig die Statistiken sind, tobt ein heftiger Streit. Darauf kommen wir in einem separaten Artikel zurück.
Um den Beschwerden von Personen entgegenzukommen, die lieber alarmierendere Zahlen für Covid-19-hätten, fügte EuroMOMO einen Text ein, den wir ins Deutsche übersetzt haben:
„In den letzten Tagen hat EuroMOMO viele Fragen zu den wöchentlichen Daten über die Gesamtmortalität und den möglichen Beitrag einer COVID-19-bezogenen Mortalität erhalten. Einige fragen sich, warum in den gemeldeten Sterblichkeitszahlen für die von COVID-19 betroffenen Länder keine erhöhte Mortalität beobachtet wird.
Die Antwort ist, dass eine erhöhte Mortalität, die vor allem auf subnationaler Ebene oder in kleineren Schwerpunktbereichen und/oder konzentriert in kleineren Altersgruppen auftreten kann, auf nationaler Ebene möglicherweise nicht nachweisbar ist, noch weniger in der gepoolten Analyse auf europäischer Ebene, da der Nenner der Gesamtbevölkerung sehr groß ist. Darüber hinaus gibt es immer einige Wochen Verzögerung bei der Registrierung und Meldung von Todesfällen. Daher müssen die EuroMOMO-Mortalitätszahlen der letzten Wochen mit einer gewissen Vorsicht interpretiert werden.
Auch wenn eine erhöhte Sterblichkeit in den EuroMOMO-Zahlen nicht sofort erkennbar ist, bedeutet dies nicht, dass die erhöhte Sterblichkeit nicht in einigen Gebieten oder in einigen Altersgruppen auftritt, einschließlich der Sterblichkeit im Zusammenhang mit COVID-19.“
Der entscheidende Satz: Eine erhöhre Sterblichkeit (Mortalität) ist nicht nachweisbar ist, da der Nenner der Gesamtbevölkerung sehr groß ist.
Was meinst Du?
Welche Erfahrungen hast Du in Deinem Leben oder in Deinem Pflegeberuf mit der Corona Krise gemacht? Was hältst Du für die sinnvollsten Maßnahmen? Wir freuen uns auf Deine Kommentare auf unserer Facebook-Seite.
Teilen wäre nett und hilfreich.
Beitragsbild: Screenshot aus welt.de







Hinterlasse einen Kommentar
Du musst angemeldet sein, um einen Kommentar schreiben zu können.